Research | Open Access | Volume 8 (Suppl 11): Article 13 | Published: 23 Jul 2025
Facteurs associés aux avortements provoqués à l’hôpital de référence du district sanitaire de Sotouboua, Togo, 2020 à 2023
Factors associated with induced abortions at the Sotouboua health district referral hospital, Togo, 2020 - 2023
Menu, Tables and Figures
Navigate this article
Tables
| Variables et Modalités | Effectif (N=108) | Proportions (%) |
|---|---|---|
| Age (ans) | ||
| Moins de 20 | 84 | 17,8 |
| 20 à 29 | 219 | 46,4 |
| 30 à 39 | 146 | 30,9 |
| 39 à 49 | 23 | 4,9 |
| Milieu de résidence | ||
| Rural | 207 | 43,9 |
| Urbain | 265 | 56,1 |
| Profession | ||
| Avec emploi | 134 | 28,4 |
| Sans emploi | 338 | 71,6 |
| Situation matrimoniale | ||
| Célibataire/vivant seule | 130 | 27,5 |
| Mariée/en union | 342 | 72,5 |
| Niveau d’instruction | ||
| Non scolarisée et primaire | 304 | 64,4 |
| Secondaire et universitaire | 168 | 35,6 |
Tableau 1 : Caractéristiques socio-démographiques des cas d’avortement provoqués à l’hôpital de référence du district de Sotouboua de 2020 à 2023
| Variables et modalités | Effectif (N=108) | Proportions (%) |
|---|---|---|
| Mode d’admission | ||
| Référés | 245 | 51,9 |
| Non référés | 227 | 48,1 |
| Gestité | ||
| 1 | 149 | 31,6 |
| 2 | 80 | 16,9 |
| ≥ 3 | 243 | 51,5 |
| Parité | ||
| 0 | 172 | 36,4 |
| 1-2 | 150 | 31,8 |
| ≥ 3 | 150 | 31,8 |
| Nombre d’enfants vivants | ||
| 0 | 177 | 37,5 |
| 1-4 | 266 | 56,4 |
| ≥ 5 | 29 | 6,1 |
| Rhésus sanguin | ||
| Négatif | 20 | 4,2 |
| Positif | 452 | 95,8 |
| Type d’avortement | ||
| Précoce | 229 | 48,5 |
| Tardive | 243 | 51,5 |
| Antécédents d’avortement | ||
| Non | 393 | 83,3 |
| Oui | 79 | 16,7 |
| Désir de grossesse | ||
| Non | 219 | 46,4 |
| Oui | 253 | 53,6 |
| Contraception Post abortum | ||
| Oui | 104 | 22,0 |
| Non | 368 | 78,0 |
Tableau 2: Caractéristiques cliniques et obstétricales des cas d’avortement provoqué à l’hôpital de référence du district de Sotouboua de 2020 à 2023
| Facteurs | Avortement Provoqué Oui (n=108) | Non (n=364) | ORb (IC à 95%) | P value |
|---|---|---|---|---|
| Age de la femme | ||||
| Moins de 20 | 50 (46,3) | 34 (9,3) | 6,2 (3,57-10,74) | <0,001 |
| 20 à 29 | 42 (38,9) | 177 (48,6) | 0,4 (0,19-0,75) | 0,005 |
| 30 à 39 | 12 (11,1) | 134 (36,8) | 0,9 (0,29-2,74) | 0,836 |
| 39 à 49 | 4 (3,7) | 19 (5,3) | 1 | |
| Gestité | ||||
| Primigeste | 67 (62,0) | 82 (22,5) | 5,6 (3,54-8,91) | <0,001 |
| Multigeste | 41 (38,0) | 282 (77,5) | 1 | |
| Parité | ||||
| Nulli et Primi | 86 (79,6) | 172 (47,3) | 3,6 (2,61-7,27) | <0,001 |
| Multipare | 22 (20,4) | 192 (52,7) | 1 | |
| Nombre d’enfants vivants | ||||
| 0 et 1 | 87 (80,6) | 181 (49,7) | 4,0 (2,37-6,59) | <0,001 |
| 2 et plus | 21 (19,4) | 183 (50,3) | 1 | |
| Milieu de résidence | ||||
| Rural | 63 (58,3) | 202 (55,5) | 1,1 (0,73-1,73) | 0,60 |
| Urbain | 45 (41,7) | 162 (44,5) | 1 | |
| Situation matrimoniale | ||||
| Célibataire | 74 (68,5) | 56 (15,4) | 12,0 (7,29-19,66) | <0,001 |
| Mariée | 34 (31,5) | 308 (84,6) | 1 | |
| Niveau d’instruction | ||||
| Secondaire et Universitaire | 64 (59,3) | 104 (28,6) | 2,3 (0,27-0,71) | <0,001 |
| Non scolarisée ou Primaire | 44 (40,7) | 260 (71,4) | 1 | |
| Emploi | ||||
| Non | 97 (89,8) | 241 (66,2) | 4,5 (2,31-8,64) | <0,001 |
| Oui | 11 (10,2) | 123 (33,8) | 1 | |
| Type d’avortement | ||||
| Précoce | 46 (42,6) | 183 (50,3) | 0,7 (0,44-1,07) | 0,09 |
| Tardif | 62 (57,4) | 181 (49,7) | 1 | |
| Rhésus sanguin | ||||
| Négatif | 7 (6,5) | 13 (3,6) | 1,9 (0,73-4,82) | 0,19 |
| Positif | 101 (93,5) | 351 (96,4) | 1 | |
| Antécédent d’avortement | ||||
| Non | 98 (90,7) | 295 (81,0) | 2,3 (1,14-4,62) | 0,02 |
| Oui | 10 (9,3) | 69 (19,0) | 1 | |
| Désir de grossesse | ||||
| Non | 95 (88,0) | 124 (34,1) | 14,1 (7,61-26,26) | <0,001 |
| Oui | 13 (22,0) | 240 (65,9) | 1 | |
Abréviations : ORb = Odd ratio brute, IC = Intervalle de confiance
Tableau 3 : Facteurs associés à l’avortement provoqué en analyse bivariée, l’hôpital de référence du district de Sotouboua, Togo, 2020-2023
Figures



Keywords
- Avortement provoqué
- Sotouboua
- Togo
Lawouratou Okotan1, Péléké Mawaba Hilim2, Rebecca Kinde3, Ablaga Amenyido4, Malilioubè Tchandana5
1Division de la Santé Maternelle et Infantile et Planification Familiale, Togo, 2Direction du district sanitaire de Tône, Togo, 3AFENET Togo, 4Centre Hospitalier Régional de Aného, Togo, 5Division de la Santé Maternelle et Infantile et Planification Familiale, Togo
&Corresponding author: Lawouratou Okotan, Division de la Santé Maternelle et Infantile et Planification Familiale, Togo. Email: raoudahokot@gmail.com ORCID : https://orcid.org/0009-0008-1542-3336
Received: 25 Dec 2024, Accepted: 17 Jul 2025, Published: 23 Jul 2025
Domain: Public Health, Sexual and Reproductive Health
Mots clés: Avortement provoqué, Sotouboua, Togo
©Lawouratou Okotan et al Journal of Interventional Epidemiology and Public Health (ISSN: 2664-2824). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Lawouratou Okotan et al Facteurs associés aux avortements provoqués à l’hôpital de référence du district sanitaire de Sotouboua, Togo, 2020 à 2023. Journal of Interventional Epidemiology and Public Health. 2025; 8(Suppl 11):13. https://doi.org/10.37432/jieph-d-24-02065
Résumé
Introduction: A l’hôpital de référence du district sanitaire de Sotouboua (HRDS) au Togo, la proportion des avortements provoqués (AP) est en augmentation passant de 6% à 22% entre 2018 et 2022 et les facteurs explicatifs ne sont pas documentés. Nous avons cherché à identifier les facteurs qui y sont associés entre 2020 à 2023.
Méthode: Il s’est agi d’une étude transversale analytique portant sur une analyse secondaire des dossiers médicaux des cas d’avortement provoqué pris en charge à l’HRDS de Sotouboua de janvier 2020 à décembre 2023. Nous avons procédé à une revue documentaire de tous les dossiers médicaux disponibles pour recueillir des données sociodémographiques et obstétricales. Par analyse de régression logistique multivariée, les facteurs indépendamment associés aux AP ont été identifiés.
Résultats: Sur un total de 472 cas d’avortement enregistrés, ceux provoqués représentaient 22,9%, passant de 38,3% en 2020 à 19,8% en 2023. L’âge moyen était de 22 ans ± 6,4. La tranche d’âge de 18 à 35 ans était la plus représentée avec 73,2%. Les femmes vivant en milieu rural représentaient 58,3% des cas. Le statut de célibataire (OR=6,2 IC95%=(2,56-14,96), p<0,001) et les grossesses non désirées (OR=9,4 IC95% = (4,80-18,28), p<0,001) étaient significativement associés à l’AP.
Conclusion: Les AP sont plus fréquents, principalement chez les femmes jeunes vivant en milieu rural et les facteurs qui l’expliquent sont d’ordre sociodémographique et obstétrical. L’accès de ces femmes aux méthodes contraceptives modernes, la prise en charge multidisciplinaire et la sensibilisation par les pairs sur les risques de ces pratiques clandestines, devraient être renforcées.
Mots clés: Avortement provoqué, Sotouboua, Togo
English Abstract
Introduction: At the Sotouboua Health District Referral Hospital (HRDS) in Togo, the proportion of induced abortions (IAs) is increasing from 6% to 22% between 2018 and 2022, and the explanatory factors are not documented. We sought to identify the associated factors between 2020 and 2023.
Methods: This was an analytical cross-sectional study involving secondary analysis of medical records of induced abortion cases managed at the Sotouboua HRDS from January 2020 to December 2023. We conducted a literature review of all available medical records to collect sociodemographic and obstetric data. By multivariate logistic regression analysis, factors independently associated with PA were identified.
Results: Of a total of 472 recorded abortions, induced abortions accounted for 22.9%, dropping from 38.3% in 2020 to 19.8% in 2023. The average age was 22 ± 6.4 years. The 18 to 35 age group was the most represented, with 73.2%. Rural women accounted for 58.3% of cases. Single status (OR=6.2 CI95%=[2.56-14.96], p<0.001) and unwanted pregnancy (OR=9.4 CI95% = [4.80-18.28], p<0.001) were significantly associated with PA.
Conclusion: PAs are more frequent, mainly among young women living in rural areas, and the factors that explain this are sociodemographic and obstetrical. These women need greater access to modern contraceptive methods, multidisciplinary care and peer education on the risks of these clandestine practices.
Keywords: Induced abortion, Sotouboua, Togo
Introduction
L’avortement provoqué est l’une des causes prépondérantes de morbidité et de mortalité maternelle dans les pays en développement [1–4]. Selon l’Organisation Mondiale de la Santé (OMS), l’avortement est l’expulsion d’un produit de conception de moins de 22 semaines d’aménorrhée (SA). Les avortements pratiqués dans des conditions dangereuses sont l’une des principales causes de mortalité maternelle en Afrique subsaharienne [5–7]. Des études menées dans les hôpitaux de la plupart des pays africains confirment que jusqu’à 50 % des décès maternels sont dus à l’avortement [6].
Chaque année dans le monde, près du tiers des grossesses aboutit à des fausses couches, des enfants mort-nés ou des avortements provoqués (AP)[8]. Selon l’OMS, six grossesses non désirées sur 10 et 3 grossesses désirées sur 10 se sont terminées par un avortement provoqué. Le taux de mortalité découlant des avortements non sécurisés dans les régions en développement est d’environ 103 décès pour 100 000 avortements non sécurisés. Le taux d’avortement en Afrique est plus élevé chez les femmes non-mariées que chez les femmes mariées [9].
Pour amoindrir ce problème, l’OMS a inscrit les soins complets liés à l’avortement sur la liste des prestations de santé essentielles publiée en 2020 [10]. Au Togo, la loi sur la santé de la reproduction de 2007 permet le recours à l’avortement lorsque la grossesse résulte d’un viol ou d’un inceste, et dans le cas d’une malformation grave du fœtus [11]. Mais l’avortement provoqué ou l’interruption volontaire de grossesse est interdit depuis 2009 selon l’Article 106 du code de la santé publique [12]. Selon l’enquêtes par grappes à indicateurs multiples (MICS) de 2010, 9% des femmes de 15 à 49 ans ont eu un avortement provoqué au cours de leur existence, et les avortements sont plus fréquents parmi les jeunes, les femmes relativement éduquées, et les femmes qui proviennent d’un foyer plus aisé [13]. L’incidence réelle des avortements est sous-estimée au Togo [14] et les données disponibles sur les avortements proviennent des registres des formations sanitaires (FS) [15]. Selon le rapport annuel de la Division de la Santé Maternelle et Infantile et de la Planification Familiale (DSMIPF) en 2022, 14% des avortements étaient provoqués et 15.5 % des cas étaient ressorties avec une méthode contraceptive contre 50% en 2021 [16]. Dans le district sanitaire (DS) de Sotouboua, les AP étaient passés de 6% à 22% de 2018 à 2022 malgré l’existence d’offre de service de planification familiale [17]. La connaissance des facteurs associés à toute maladie ou état de santé, y compris l’avortement, est importante pour la planification des stratégies de contrôle et la mobilisation des ressources.
Question de recherche
Quels sont les facteurs qui sont associés aux avortements provoqués dans l’hôpital de référence du district sanitaire (HRDS) de Sotouboua?
Objectifs
Décrire l’ampleur des avortements provoqués à l’HRDS de Sotouboua de janvier 2020 à décembre 2023 et identifier les facteurs qui y sont associés.
Méthodes
Cadre d’étude
Notre étude s’est déroulée à l’HRDS de Sotouboua dans la région centrale du Togo. C’est un établissement public de santé à caractère administratif. Situé à 54 km au Sud de l’hôpital régional de référence de Sokodé, il fait office du centre de référence du district sanitaire de Sotouboua autour duquel gravitent vingt-deux (22) unités de soins périphériques (Figure 1). C’est un centre de Soins Obstétricaux et Néonataux d’Urgence (SONU) de type complet avec une offre de service 24 heures sur 24 et d’un bloc opératoire. Le district comptait une population de 142 058 habitants en 2023 dont 30 258 Femmes en âge de procréer avec une accessibilité géographique de 64% [17]. Le taux d’alphabétisation des femmes de 15 à 49 ans est de 41% et une incidence de pauvreté de 47.3% en 2019 [18].
Type d’étude et période d’étude
Il s’est agi d’une étude transversale analytique portant sur une analyse secondaire des dossiers médicaux des cas d’avortement provoqués pris en charge à l’HRDS de Sotouboua du 1er janvier 2020 au 31 décembre 2023.
Population d’étude et échantillonnage
Notre étude a porté sur tous les cas d’AP admis à l’HRDS de Sotouboua. Le diagnostic d’AP est posé par les prestataires de soins à partir d’un interrogatoire et des examens, et inscrit dans les dossiers des patientes et dans les registres. Un cas d’AP était toute patiente, ayant une gestation de moins de 22 semaines d’aménorrhée, admise à l’HRDS de Sotouboua entre le 1er janvier 2020 et le 31 décembre 2023, après avoir eu une intervention volontaire de grossesse avec ou sans complications majeures.
Nous avons collecté les données de tous les cas d’avortement dont les dossiers étaient disponibles à la date d’enquête pour obtenir un échantillon de 472 dont 108 cas d’AP.
Critères d’inclusion
Etaient inclus dans notre étude, tous cas d’avortement dont le diagnostic a été posé par une sage-femme ou médecin gynécologue à l’admission, pour lequel les données relatives à l’étude étaient disponibles.
Critères de non inclusion
Tous cas d’avortement provoqué dont le diagnostic a été posé à l’admission mais modifié en cours d’hospitalisation.
Collecte des données et variables d’étude
La technique de la revue documentaire a été utilisée pour la collecte des données. La collecte proprement dite s’est déroulée du 07 au 19 février 2024. Un outil d’extraction des données a été conçu pour cette étude puis digitalisé grâce à l’application Kobocollect avant d’être testé. Trois opérateurs de saisie de l’unité statistique de l’hôpital ont été formés sur l’outils de collecte. Dans un premier temps, tous les dossiers portant un diagnostic d’avortement quel que soit la nature à l’admission ont été recherchés à l’unité d’archive du service de gynéco-obstétrique. Ensuite les variables issues de ces dossiers ont été saisie dans un formulaire paramétré dans KoboCollect à travers les téléphones Android des agents collecteurs. La variable dépendante était l’AP qui était une variable qualitative dichotomique “(Oui/Non)”. Les variables indépendantes étaient socio-démographiques : âge, lieu de résidence, profession, situation matrimoniale, niveau d’instruction ; les variables cliniques et obstétricales : date et mode d’admission, gestité, parité, nombre d’enfants vivants, rhésus sanguin, âge de la grossesse, antécédents d’avortement, désir de grossesse, adoption d’une contraception en post abortum, état de la cliente à la sortie.
Traitement et analyse des données
Nous avons extrait la base de données de l’application Kobocollect sur Excel avec 480 cas collectés, puis procédé à l’apurement en le débarrassant de toutes les données erronées. Nous avons vérifié l’exhaustivité des enregistrements, recherché et supprimé 5 doublons, compléter les données manquantes en utilisant le registre d’admission ainsi que les fiches de référence contre référence, et vérifier la cohérence des données (3 cas d’incohérence supprimés). Après traitement, l’analyse des données a été effectuée grâce au logiciel Epi-Info 7.2.1.0. L‘analyse des données a été faite en deux phases, descriptive et analytique.
Phase d’analyse descriptive
Les variables qualitatives ont été décrites par leurs proportions avec les intervalles de confiance à 95% ou leurs ratios et es variables quantitatives ont été résumées par leur moyenne et l’écart type.
Phase analytique
Pour identifier les facteurs de risque associés à l’avortement provoqué, nous avons effectué la régression logistique (analyse multivariée) à partir des données complètes. Pour la modélisation, les variables indépendantes associées à l’avortement provoqué avec une p-value ≤ 0,20 ont été retenues en analyse bivariée. Une régression multivariée a été effectuée pour identifier les variables indépendantes associées à l’avortement provoqué.
Considérations Éthiques
Le protocole d’étude a été validé par l’équipe de la coordination de FETP intermédiaire. Une autorisation administrative a été obtenue de la Direction Régionale de la Santé de la région centrale nous permettant d’accéder aux données cliniques des patientes de l’hôpital pour une analyse secondaire des données. L’anonymat a été maintenu en utilisant des numéros d’identification au lieu du nom des cas inclus dans cette étude.
Résultats
Ampleur des avortements provoqués
Sur un total de 472 cas d’avortement enregistrés durant la période, 108 cas étaient des avortements provoqués soit 22,9%. Cette proportion est passée de 35,2% en 2020 à 19,8% en 2023. Quatre (4) cas de décès pour cause d’avortement provoqué ont été déclarés soit une létalité globale de 3,7% (4/108). Tous les décès étant survenus en 2023 soit une létalité de 12,5% (4/32).
Caractéristiques socio-démographiques
L’âge moyen des cas d’avortement était de 26.87 (écart type : 7,35 ans), avec un âge moyen de 22 ans (écart type : 6,4 ans) pour les cas provoqués. La tranche d’âge de 20 à 29 ans était la plus représentée avec 46,4% (219/472). Les moins de 20 ans représentaient 17,8% (84/472). Les femmes vivant en milieu rural représentaient 43,9% (207/472) des cas et celles sans emploi représentaient 71,6% (338/472). Il s’agissait notamment des femmes sans activités génératrices de revenus : ménagère, élèves, apprentis et étudiantes. Les célibataires représentaient 27,5% (130/472). Les femmes non scolarisées et du niveau primaire représentaient 64,4% (304/472) (Tableau 1)
Caractéristiques cliniques et obstétricales
Les primigestes représentaient 31,6% (149/472) et les nullipares 36,4% (172/472). Les femmes qui n’avaient pas d’enfants étaient de 37,5% (177/472) et 83,3% (393/472) n’avaient aucun d’antécédents d’avortement. Dans 46,4% (219/472) des cas la grossesse étaient non désiré et 48,5% (229/472) étaient un avortement précoce (Tableau 2)
Répartition géographique des cas
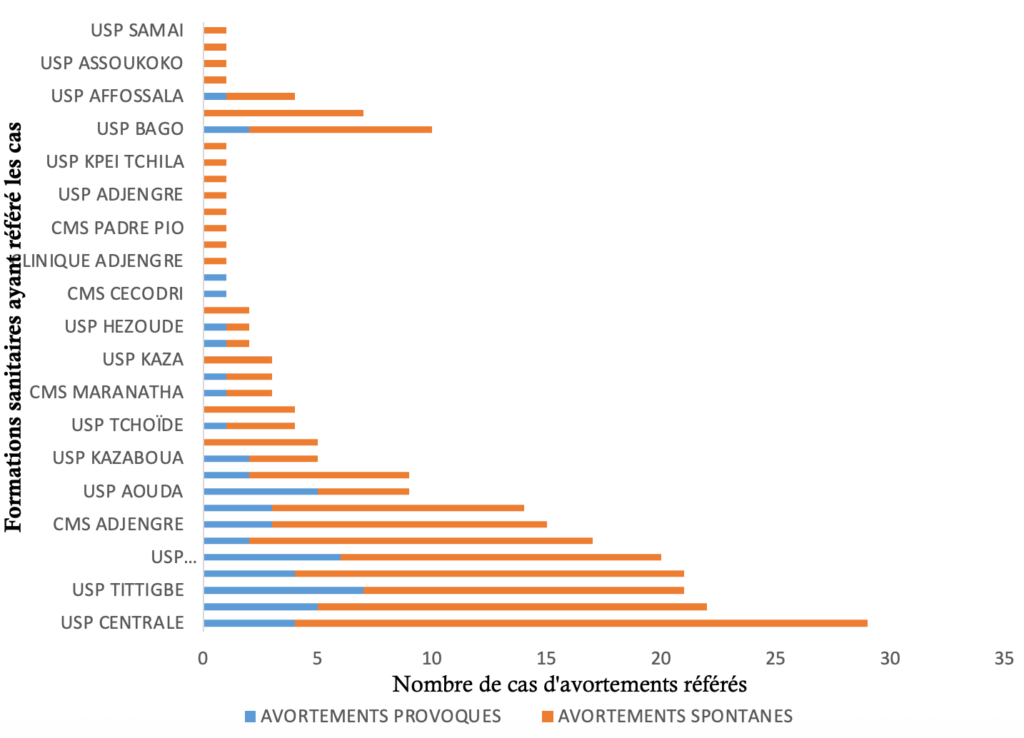
Les unités de soins périphériques Centrale, Sessaro, Kaniamboua et Tittigbé étaient les plus pourvoyeurs des cas d’avortement avec respectivement 11,8% (29/245), 9,0% (22/245), 8,6% (21/245) et 8,6% (21/245) (Figure 2).
Evolution temporelle
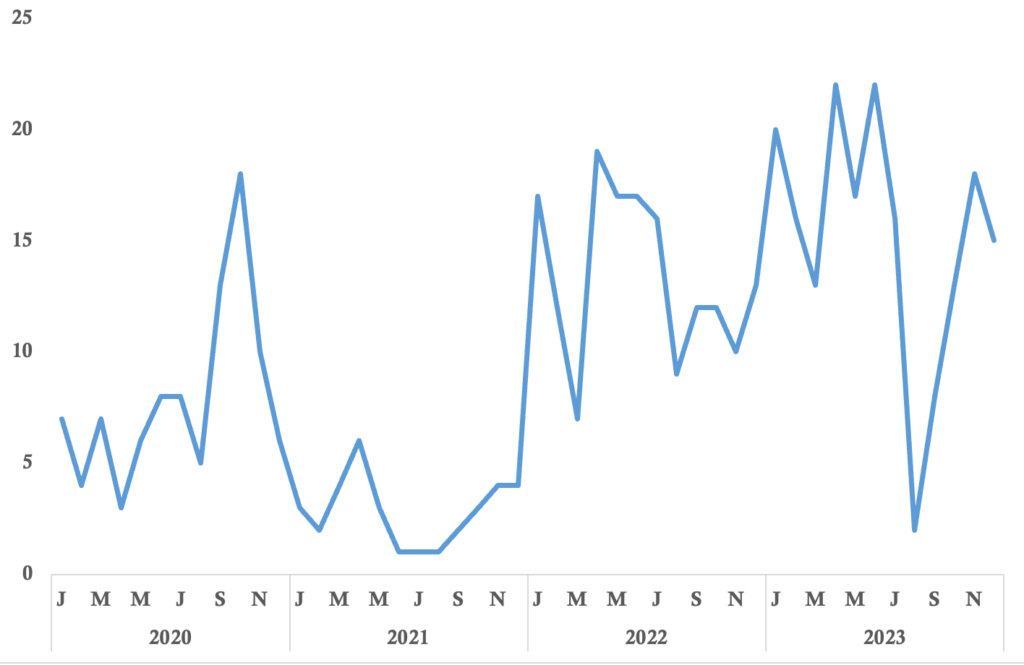
La courbe évolutive du nombre de cas d’avortement provoqués montre des pics réguliers en fin d’année au cours des mois de novembre et décembre. Cette observation est identique de 2020 à 2023 (Figure 3).
Facteurs associés aux avortements provoqués
En analyse bivariée, les variables sociodémographique associées aux avortements provoqués avec une p-value inférieure ou égale à 20% étaient : l’âge (p=<0,001), la gestité (p=<0,001), la parité (p=<0,001), le nombre d’enfants vivants (p=<0,001), le statut matrimonial (p=<0,001), le niveau d’instruction (p=<0,001), l’emploi (p=<0,001). En ce qui concerne les variables obstétricales, c’était la grossesse non désirée (p=<0,001) et l’antécédent d’avortement (p=0,02) (Tableau 3).
En régression logistique multivariée, les facteurs indépendamment associés à l’avortement provoqué étaient représentés par le statut de célibataire (OR=6,2 IC95%=(2,56-14,96), p<0,001) et les grossesses non désirées (OR=9,4 IC95% = (4,80-18,28), p<0,001) (Tableau 4).
Discussion
Cette étude a révélé qu’un peu moins du quart (23%) des avortements admis à l’hôpital de référence de Sotouboua, étaient provoqués, un taux similaire à celui rapporté par d’autres études au Ghana [19, 20], tandis qu’Adanu et al. ont constaté un taux beaucoup plus élevé (31%) dans une population étudiée en milieu hospitalier au Ghana en 2005 [21]. Les taux d’avortement estimés pour l’Afrique de l’Ouest sont parmi les plus élevés au monde [22]. Un peu plus de la moitié des avortements provoqués provenaient des zones rurales. L’âge moyen des cas au cours des quatre années était de 22 ans et la plupart d’entre eux étaient âgés de 18 à 35 ans. Ces données montrent que dans le district de Sotouboua les avortements provoqués se produisent surtout chez les femmes qui n’ont pas facilement accès aux soins de santé et à l’information sur l’avortement. Cette observation corrobore le fait que la population de Sotouboua est principalement jeune et vit en zones rurales. Une étude similaire menée en 2001 au Ghana a également révélé que la majorité des femmes ayant subi un avortement provoqué avaient moins de 30 ans [23]. Notre étude n’a pas trouvé de relation entre l’âge et l’avortement provoqué. Les résultats des études varient quant à cette relation [24] ; certaines ont montré que la tranche d’âge de plus de 30 ans était associée à un avortement provoqué [20,25,26]. D’autres études menées au Ghana, au Kenya, au Nigeria et en Éthiopie ont conclu à l’inverse [21,23,27,28]. Nos résultats peuvent s’expliquer par la faible taille de notre échantillon. Dans de nombreux contextes, on estime que la répartition par âge de l’avortement est bimodale [24]- les femmes des groupes d’âge les plus jeunes qui souhaitent retarder leur maternité et les femmes en fin de vie féconde, qui pensent qu’elles ne peuvent plus être enceintes à cet âge, sont les plus susceptibles de provoquer des avortements. Cela peut s’expliquer par la perception du besoin ou de l’absence de besoin de contraception à la fin de la période de procréation, ou par la méconnaissance ou le besoin non satisfait de contraception dans les groupes d’âge les plus jeunes [24]. Nous avons constaté que les femmes célibataires et celles ayant eu une grossesse non désirée étaient plus susceptibles d’avoir un avortement provoqué. Ce résultat est corroboré par les études réalisées par NBOUKE et al. à Lomé en 2016 [29], Megersa et al. en Ethiopie en 2017 [30] et Mote et al. à Hohoè au Ghana en 2010 [24]. Ceci peut s’expliquer par la dépendance des femmes célibataires à leurs parents, au manque de pouvoir décisionnel sur la prise en charge de la grossesse et au contexte socio-culturel du milieu où la grossesse en statut de non marié est mal vue et constitue une honte. Cette situation peut également être source des mariages précoces et des abandons du cursus scolaire ou d’apprentissage, l’absence d’adoption de méthode contraceptive par hésitation ou par crainte des effets secondaires. Limites Cette étude était basée sur une analyse de données secondaires sur une période rétrospective de quatre ans. Les données cliniques collectées n’étaient pas initialement prévues pour une étude de recherche épidémiologique. Le fait que l’avortement ne soit pas bien perçu dans la société togolaise signifie que l’on peut s’attendre à de nombreuses sous-déclarations. La mauvaise tenue des registres et la réticence des agents de santé à classer avec précision les types d’avortement, ainsi que d’autres facteurs, rendent les données hospitalières inadéquates pour l’estimation des avortements provoqués [25].Conclusion
Les avortements provoqués sont plus fréquents, principalement chez les femmes jeunes vivant en milieu rural, de faible niveau d’éducation, célibataires, sans activités génératrices de revenue, ayant des grossesses non désirées. L’avortement provoqué était influencé par la situation matrimoniale de la femme et la grossesse non désirée. L’amélioration de l’accès des jeunes femmes aux méthodes modernes de contraception, la prise en charge multidisciplinaire et la sensibilisation par les pairs sur les risques de ces pratiques clandestines, devraient être renforcées. Nous suggérons de conduire une étude analytique pour identifier au niveau communautaire les raisons de cette pratique et les besoins non satisfaits en matière de planning familiale.
Ce que nous savons sur le sujet
Les avortements provoqués sont l’une des principales causes de mortalité maternelle en Afrique subsaharienne.
La connaissance des facteurs qui y associés est importante pour la planification des stratégies de contrôle et la mobilisation des ressources.
Ce que cette étude ajoute
- Les avortements provoqués sont en augmentation à l’hôpital de référence du district sanitaire de Sotouboua, passant de 6% à 22% entre 2018 et 2022 et les facteurs explicatifs ne sont pas documentés.
- Notre étude a confirmé la proportion élevée d’avortement provoqué prédominant chez les femmes célibataires avec une grossesse non désirée.
- L’utilisation de ces résultats permettra d’ajuster et/ou élaborer des plans d’action spécifiques au district en matière de santé de reproduction.
Conflits d’intérêts
Les auteurs ne déclarent aucun conflit d’intérêts.
Consentement à la publication
Le consentement à la publication a été demandé à tous les auteurs et a été obtenu.
Disponibilité des données et des matériaux
L’ensemble de données de cette étude peut être consulté sur demande. Le jeu de données est une base Excel.
Remerciements
Les auteurs tiennent à remercier les institutions suivantes : le programme de formation en épidémiologie et laboratoire de terrain du Togo (FLTP), la direction régionale de la santé de la région centrale du Togo, la direction du district sanitaire de Sotouboua, la direction de la santé de la mère et de l’enfant, le centre de Formation et de Recherche en Santé Publique de Lomé, AFENET, la Division de la Surveillance Intégrée des Urgences Sanitaires et de Riposte du Togo.
Authors´ contributions
Okotan Lawouratou a élaboré le protocole d’étude, collecté les données, analysé les résultats, élaboré le manuscrit. Péléké Mawaba Hilim Alain a procédé à la correction du protocole, analyse des données, correction du manuscrit. Kinde Rebecc a procédé à la correction du protocole, analyse des données, correction du manuscrit.
| Variables et Modalités | Effectif (N=108) | Proportions (%) |
|---|---|---|
| Age (ans) | ||
| Moins de 20 | 84 | 17,8 |
| 20 à 29 | 219 | 46,4 |
| 30 à 39 | 146 | 30,9 |
| 39 à 49 | 23 | 4,9 |
| Milieu de résidence | ||
| Rural | 207 | 43,9 |
| Urbain | 265 | 56,1 |
| Profession | ||
| Avec emploi | 134 | 28,4 |
| Sans emploi | 338 | 71,6 |
| Situation matrimoniale | ||
| Célibataire/vivant seule | 130 | 27,5 |
| Mariée/en union | 342 | 72,5 |
| Niveau d’instruction | ||
| Non scolarisée et primaire | 304 | 64,4 |
| Secondaire et universitaire | 168 | 35,6 |
| Variables et modalités | Effectif (N=108) | Proportions (%) |
|---|---|---|
| Mode d’admission | ||
| Référés | 245 | 51,9 |
| Non référés | 227 | 48,1 |
| Gestité | ||
| 1 | 149 | 31,6 |
| 2 | 80 | 16,9 |
| ≥ 3 | 243 | 51,5 |
| Parité | ||
| 0 | 172 | 36,4 |
| 1-2 | 150 | 31,8 |
| ≥ 3 | 150 | 31,8 |
| Nombre d’enfants vivants | ||
| 0 | 177 | 37,5 |
| 1-4 | 266 | 56,4 |
| ≥ 5 | 29 | 6,1 |
| Rhésus sanguin | ||
| Négatif | 20 | 4,2 |
| Positif | 452 | 95,8 |
| Type d’avortement | ||
| Précoce | 229 | 48,5 |
| Tardive | 243 | 51,5 |
| Antécédents d’avortement | ||
| Non | 393 | 83,3 |
| Oui | 79 | 16,7 |
| Désir de grossesse | ||
| Non | 219 | 46,4 |
| Oui | 253 | 53,6 |
| Contraception Post abortum | ||
| Oui | 104 | 22,0 |
| Non | 368 | 78,0 |
| Facteurs | Avortement Provoqué Oui (n=108) | Non (n=364) | ORb (IC à 95%) | P value |
|---|---|---|---|---|
| Age de la femme | ||||
| Moins de 20 | 50 (46,3) | 34 (9,3) | 6,2 (3,57-10,74) | <0,001 |
| 20 à 29 | 42 (38,9) | 177 (48,6) | 0,4 (0,19-0,75) | 0,005 |
| 30 à 39 | 12 (11,1) | 134 (36,8) | 0,9 (0,29-2,74) | 0,836 |
| 39 à 49 | 4 (3,7) | 19 (5,3) | 1 | |
| Gestité | ||||
| Primigeste | 67 (62,0) | 82 (22,5) | 5,6 (3,54-8,91) | <0,001 |
| Multigeste | 41 (38,0) | 282 (77,5) | 1 | |
| Parité | ||||
| Nulli et Primi | 86 (79,6) | 172 (47,3) | 3,6 (2,61-7,27) | <0,001 |
| Multipare | 22 (20,4) | 192 (52,7) | 1 | |
| Nombre d’enfants vivants | ||||
| 0 et 1 | 87 (80,6) | 181 (49,7) | 4,0 (2,37-6,59) | <0,001 |
| 2 et plus | 21 (19,4) | 183 (50,3) | 1 | |
| Milieu de résidence | ||||
| Rural | 63 (58,3) | 202 (55,5) | 1,1 (0,73-1,73) | 0,60 |
| Urbain | 45 (41,7) | 162 (44,5) | 1 | |
| Situation matrimoniale | ||||
| Célibataire | 74 (68,5) | 56 (15,4) | 12,0 (7,29-19,66) | <0,001 |
| Mariée | 34 (31,5) | 308 (84,6) | 1 | |
| Niveau d’instruction | ||||
| Secondaire et Universitaire | 64 (59,3) | 104 (28,6) | 2,3 (0,27-0,71) | <0,001 |
| Non scolarisée ou Primaire | 44 (40,7) | 260 (71,4) | 1 | |
| Emploi | ||||
| Non | 97 (89,8) | 241 (66,2) | 4,5 (2,31-8,64) | <0,001 |
| Oui | 11 (10,2) | 123 (33,8) | 1 | |
| Type d’avortement | ||||
| Précoce | 46 (42,6) | 183 (50,3) | 0,7 (0,44-1,07) | 0,09 |
| Tardif | 62 (57,4) | 181 (49,7) | 1 | |
| Rhésus sanguin | ||||
| Négatif | 7 (6,5) | 13 (3,6) | 1,9 (0,73-4,82) | 0,19 |
| Positif | 101 (93,5) | 351 (96,4) | 1 | |
| Antécédent d’avortement | ||||
| Non | 98 (90,7) | 295 (81,0) | 2,3 (1,14-4,62) | 0,02 |
| Oui | 10 (9,3) | 69 (19,0) | 1 | |
| Désir de grossesse | ||||
| Non | 95 (88,0) | 124 (34,1) | 14,1 (7,61-26,26) | <0,001 |
| Oui | 13 (22,0) | 240 (65,9) | 1 | |
| Facteurs | Oui (n=108) | Non (n=364) | ORa (IC à 95%) | P value |
|---|---|---|---|---|
| Age de la femme | ||||
| Moins de 20 | 50 (46,3) | 34 (9,3) | 1,8 (0,78-3,95) | 0,2 |
| 20 à 29 | 42 (38,9) | 177 (48,6) | 0,7 (0,25-2,03) | 0,2 |
| 30 à 39 | 12 (11,1) | 134 (36,8) | 1,6 (0,37-6,58) | 0,5 |
| 39 à 49 | 4 (3,7) | 19 (5,3) | 1 | |
| Gestité | ||||
| Primigeste | 67 (62,0) | 82 (22,5) | 0,9 (0,38-2,29) | 0,90 |
| Multigeste | 41 (38,0) | 282 (77,5) | 1 | |
| Parité | ||||
| Nulli et Primi | 86 (79,6) | 172 (47,3) | 3,7 (0,30-46,0) | 0,31 |
| Multipare | 22 (20,4) | 192 (52,7) | 1 | |
| Nombre d’enfants vivants | ||||
| 0 ou 1 | 87 (80,6) | 181 (49,7) | 2,6 (0,21-31,96) | 0,45 |
| 2 et plus | 21 (19,4) | 183 (50,3) | 1 | |
| Lieu de résidence | ||||
| Rural | 63 (58,3) | 202 (55,5) | 1,12 (0,73-1,73) | 0,30 |
| Urbain | 45 (41,7) | 162 (44,5) | 1 | |
| Situation matrimoniale | ||||
| Célibataire | 34 (31,5) | 308 (84,6) | 6,2 (2,56-14,96) | <0,001 |
| Mariée | 74 (68,5) | 56 (15,4) | 1 | |
| Niveau d’instruction | ||||
| Secondaire et Universitaire | 64 (59,3) | 104 (28,6) | 0,7 (0,35-1,32) | 0,25 |
| Non scolarisée ou Primaire | 44 (40,7) | 260 (71,4) | 1 | |
| Emploi | ||||
| Non | 97 (89,8) | 241 (66,2) | 1,6 (0,71-3,5) | 0,26 |
| Oui | 11 (10,2) | 123 (33,8) | 1 | |
| Type d’avortement | ||||
| Précoce | 46 (42,6) | 183 (50,3) | 1,3 (0,74-2,36) | 0,34 |
| Tardif | 62 (57,4) | 181 (49,7) | 1 | |
| Antécédent d’avortement | ||||
| Oui | 98 (90,7) | 295 (81,0) | 0,9 (0,34-2,12) | 0,73 |
| Non | 10 (9,3) | 69 (19,0) | ||
| Désir de grossesse | ||||
| Non | 13 (22,0) | 240 (65,9) | 9,4 (4,80-18,28) | <0,001 |
| Oui | 95 (88,0) | 124 (34,1) | 1 | |



Références
- Zheng D, Li C, Wu T, Tang K. Factors associated with spontaneous abortion: a cross-sectional study of Chinese populations. Reprod Health. 2017;14(1):33. Available from: http://reproductive-health-journal.biomedcentral.com/articles/10.1186/s12978-017-0297-2. doi:10.1186/s12978-017-0297-2.
- Simpson JL. Causes of fetal wastage. Clin Obstet Gynecol. 2007;50(1):10-30. Available from: http://journals.lww.com/00003081-200703000-0000. doi:10.1097/GRF.0b013e31802f11f6.
- Andersen AM, Nybo Andersen AM. Maternal age and fetal loss: population based register linkage study. BMJ. 2000;320(7251):1708-12. Available from: https://www.bmj.com/lookup/doi/10.1136/bmj.320.7251.1708. doi:10.1136/bmj.320.7251.1708.
- Regan L, Rai R. Epidemiology and the medical causes of miscarriage. Best Pract Res Clin Obstet Gynaecol. 2000;14(5):839-54. Available from: https://linkinghub.elsevier.com/retrieve/pii/S1521693400901238. doi:10.1053/beog.2000.0123.
- Adjei G, Enuameh Y, Asante KP, Baiden F, Nettey OE, Abubakari S, Mahama E, Gyaase S, Owusu-Agyei S. Predictors of abortions in rural Ghana: a cross-sectional study. BMC Public Health. 2015;15:202. Available from: http://bmcpublichealth.biomedcentral.com/articles/10.1186/s12889-015-1572-1. doi:10.1186/s12889-015-1572-1.
- Rogo KO. Induced abortion in sub-Saharan Africa. East Afr Med J. 1993;70(6):386-95.
- Murray N, Winfrey W, Chatterji M, Moreland S, Dougherty L, Okonofua F. Factors related to induced abortion among young women in Edo State, Nigeria. Stud Fam Plann. 2006;37(4):251-68. Available from: https://onlinelibrary.wiley.com/doi/10.1111/j.1728-4465.2006.00104.x. doi:10.1111/j.1728-4465.2006.00104.x.
- Population Reference Bureau. Avortement: faits et chiffres [Internet]. Washington (DC): Population Reference Bureau; 2021 [cited 2025 Jan 29]. Available from: https://www.prb.org/wp-content/uploads/2021/05/safe-engage-avortement-faits-et-chiffres.pdf.
- Organisation de l’Unité Africaine. Charte Africaine des droits de l’homme et des peuples [Internet]. Addis Ababa: Organisation de l’Unité Africaine; 1981 Jun [cited 2025 Jul 18]. Available from: https://au.int/sites/default/files/treaties/36390-treaty-0011_-_african_charter_on_human_and_peoples_rights_f.pdf.
- Organisation mondiale de la Santé. Avortement [Internet]. Genève: Organisation mondiale de la Santé; 2021 Nov 25 [cited 2025 Jul 19]. Available from: https://www.who.int/fr/news-room/fact-sheets/detail/abortion.
- Journal Officiel de la République Togolaise. Loi n° 2007-005 du 10 janvier 2007 sur la santé de la reproduction [Internet]. Lomé: Journal Officiel de la République Togolaise; 2007 Jan 10 [cited 2025 Jul 18]. Available from: https://natlex.ilo.org/dyn/natlex2/r/natlex/fe/details?p3_isn=111031.
- Journal Officiel de la République Togolaise. Loi n° 2009-007 du 17 mai 2009 portant code de la santé publique de la République Togolaise [Internet]. Lomé: Journal Officiel de la République Togolaise; 2009 May 15 [cited 2025 Jul 18]. Available from: https://aniit.org/wp-content/uploads/2018/06/loi_nc2b0_2009-007-_portant-code-de-santc3a9-publique-de-la-rc3a9publique-togolaise.pdf.
- Institut National de la Statistique et des Études Économiques et Démographiques (Togo). MICS6 Togo, 2017, rapport final [Internet]. Lomé: Institut National de la Statistique et des Études Économiques et Démographiques; 2018 Oct [cited 2025 Jul 18]. Available from: https://www.rhsupplies.org/uploads/tx_rhscpublications/Togo_2017_MICS_SFR-v2_French.pdf.
- Singh S, Remez L, Sedgh G, Kwok L, Onda T. Abortion worldwide 2017: uneven progress and unequal access [Internet]. New York (NY): Guttmacher Institute; 2018 [cited 2025 Jul 18]. Available from: https://www.guttmacher.org/sites/default/files/report_pdf/abortion-worldwide-2017.pdf.
- Abalo AM, Akara EM, Assane H, Komi D, Kpeglo E, Sawadogo B, Antara S. Analysis of abortion cases data at the referral hospital of Haho Health District, Notsè – Togo, 2012 – 2017. J Interv Epidemiol Public Health. 2022;5(1):2. Available from: https://www.afenet-journal.net/content/article/5/2/full/. doi:10.37432/JIEPH.2022.5.1.50.
- Division de la Santé Maternelle et Infantile et Planification Familiale (Togo). Rapport annuel d’activités: année 2022. Lomé: Division de la Santé Maternelle et Infantile et Planification Familiale; 2022.
- Ministère de la Santé, de l’Hygiène Publique et de l’Accès Universel aux Soins (Togo). Rapport de progrès et de performance de la mise en œuvre du PAO de l’année 2022: district sanitaire de Sotouboua [Internet]. Lomé: Ministère de la Santé, de l’Hygiène Publique et de l’Accès Universel aux Soins; 2023 Feb [cited 2025 Jul 18]. Available from: https://sante.gouv.tg/wp-content/uploads/2024/04/Annuaire_Statistique_2022.pdf.
- Ministère de la Santé, de l’Hygiène Publique et de l’Accès Universel aux Soins (Togo). Annuaire des statistiques sanitaires: année 2022 [Internet]. Lomé: Ministère de la Santé, de l’Hygiène Publique et de l’Accès Universel aux Soins; 2023 Oct [cited 2025 Jul 18]. Available from: https://sante.gouv.tg/wp-content/uploads/2024/04/Annuaire_Statistique_2022.pdf.
- Lamptey P, Janowitz B, Smith JB, Klufio C. Abortion experience among obstetric patients at Korle-Bu Hospital, Accra, Ghana. J Biosoc Sci. 1985;17(2):195-203. Available from: https://www.cambridge.org/core/product/identifier/S0021932000015649/type/journal_article. doi:10.1017/S0021932000015649.
- Geelhoed DW, Nayembil D, Asare K, van Leeuwen JH, van Roosmalen J. Contraception and induced abortion in rural Ghana. Trop Med Int Health. 2002;7(8):708-16. Available from: https://onlinelibrary.wiley.com/doi/10.1046/j.1365-3156.2002.00912.x. doi:10.1046/j.1365-3156.2002.00912.x.
- Adanu RM, Ntumy MN, Tweneboah E. Profile of women with abortion complications in Ghana. Trop Doct. 2005;35(3):139-42. Available from: https://journals.sagepub.com/doi/10.1258/0049475054620725. doi:10.1258/0049475054620725.
- World Health Organization. Unsafe abortion: global and regional estimates of the incidence of unsafe abortion and associated mortality in 2008. 6th ed [Internet]. Geneva: World Health Organization; 2011 Jun 16 [cited 2025 Jul 18]. Available from: https://www.who.int/publications/i/item/9789241501118.
- Ahiadeke C. Incidence of induced abortion in southern Ghana. Int Fam Plan Perspect. 2001;27(2):96-101,108. Available from: https://www.jstor.org/stable/2673822?origin=crossref. doi:10.2307/2673822.
- Mote CV, Otupiri E, Hindin MJ. Factors associated with induced abortion among women in Hohoe, Ghana. Afr J Reprod Health. 2010;14(4):115-21. Available from: https://www.ajol.info/index.php/ajrh/article/view/67845.
- Okonofua FE, Odimegwu C, Ajabor H, Daru PH, Johnson A. Assessing the prevalence and determinants of unwanted pregnancy and induced abortion in Nigeria. Stud Fam Plann. 1999;30(1):67-77. Available from: https://onlinelibrary.wiley.com/doi/10.1111/j.1728-4465.1999.00067.x. doi:10.1111/j.1728-4465.1999.00067.x.
- Jewkes R, Rees H, Dickson K, Brown H, Levin J. The impact of age on the epidemiology of incomplete abortions in South Africa after legislative change. BJOG. 2005;112(3):355-9. Available from: https://obgyn.onlinelibrary.wiley.com/doi/10.1111/j.1471-0528.2004.00422.x. doi:10.1111/j.1471-0528.2004.00422.x.
- Bankole A, Wulf D, Hussain R, Sedgh G, Singh S. Unwanted pregnancy and induced abortion in Nigeria: causes and consequences [Internet]. New York (NY): Guttmacher Institute; 2006 [cited 2025 Jul 19]. Available from: http://indexmedicus.afro.who.int/iah/fulltext/Nigeria-UP-IA.pdf.
- Gebreselassie H, Fetters T, Singh S, Abdella A, Gebrehiwot Y, Tesfaye S, Geressu T, Kumbi S. Caring for women with abortion complications in Ethiopia: national estimates and future implications. Int Perspect Sex Reprod Health. 2010;36(1):6-15. Available from: http://www.guttmacher.org/pubs/journals/3600610.pdf. doi:10.1363/ipsrh.36.006.10.
- N’Bouke A, Calvès AE, Lardoux S. Le recours à l’avortement provoqué à Lomé (Togo): évolution et rôle dans la réduction de la fécondité. Population (Paris). 2012;67(2):357-85. Available from: https://www.cairn.info/revue-population-2012-2-page-357.htm?ref=doi. doi:10.3917/popu.1202.0357.
- Megersa BS, Ojengbede OA, Deckert A, Fawole OI. Factors associated with induced abortion among women of reproductive age attending selected health facilities in Addis Ababa, Ethiopia: a case control study. BMC Womens Health. 2020;20(1):188. Available from: https://bmcwomenshealth.biomedcentral.com/articles/10.1186/s12905-020-01023-4. doi:10.1186/s12905-020-01023-4.
